| Osteoporosis | |
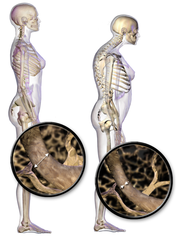 Schemat porównujący prawidłową budowę układu kostnego (lewa) ze zmianami w osteoporozie (prawa) |
Osteoporoza (łac. osteoporosis, dawna nazwa zrzeszotnienie kości) – stan chorobowy charakteryzujący się postępującym ubytkiem masy kostnej, osłabieniem struktury przestrzennej kości oraz zwiększoną podatnością na złamania. Osteoporoza występuje najczęściej u kobiet po menopauzie (osteoporoza pomenopauzalna). Osteoporoza jest uogólnioną chorobą metaboliczną kości, charakteryzującą się niską masą kostną, upośledzoną mikroarchitekturą tkanki kostnej, a w konsekwencji zwiększoną jej łamliwością i podatnością na złamania.
Stanem zmniejszonej, w odniesieniu do norm dla płci i wieku, ale jeszcze nieosiągającej wartości patologicznych, gęstości kości jest osteopenia.
Do przyczyn wystąpienia osteoporozy pierwotnej należą:
Czynniki ryzyka wystąpienia osteoporozy:
Spożycie kawy nie wiąże się ze zwiększonym ryzykiem rozwoju osteoporozy[7]. Osteoporoza występuje rzadziej u osób z nadwagą[8]. Bardzo ważną rolę odgrywają hormony, które działają ochronnie, a ich niedobór sprzyja rozwojowi choroby:
Stwierdzono, że występuje zależność między osteoporozą a zespołem bezdechu sennego[9].
W początkowej fazie, choroba przebiega bezobjawowo.
Do najczęstszych objawów klinicznie jawnej osteoporozy należą:
Celem leczenia jest zapobieganie złamaniom kości, co osiąga się przez zwiększenie masy kostnej, zapobieganie jej ubytkowi i poprawę wewnętrznej struktury kości.
U osób zagrożonych wystąpieniem osteoporozy należy prowadzić profilaktykę. Polega ona na usunięciu lub minimalizacji czynników prowadzących do osteoporozy, a także uzupełnianiu niedoborów żywieniowych wapnia, witaminy D oraz białka. Należy pamiętać o nasilającym osteoporozę wpływie unieruchomienia, dlatego zaleca się szczególnie przed menopauzą uprawianie sportu, aby wzmocnić kości i mięśnie odpowiadające za stabilizację postawy.
Optymalnie i właściwie zbilansowana dieta powinna dostarczać wszystkich niezbędnych składników odżywczych i mineralnych. Zapotrzebowanie na składniki pokarmowe jest uzależnione od płci, wieku i trybu życia.
Osteoporoza należy do grupy chorób, w których dieta ma duże znaczenie. Podczas konstruowania modelu odżywiania, który ma chronić przed osteoporozą, obowiązują ogólne zasady żywienia racjonalnego. Szczególny nacisk kładzie się jednak na spożywanie pokarmów bogatych w wapń i witaminę D; niekoniecznie jednak nabiału, ale raczej wzbogaconego mleka sojowego, kiełków, zielonych warzyw liściastych[12]. Zaleca się ograniczanie tych produktów, które nie służą naszym kościom np. napojów gazowanych.
Badaniem służącym rozpoznaniu osteoporozy jest badanie densytometryczne kośćca, które określa gęstość mineralną kości (BMD, od ang. bone mineral density). Zwykle ocenia się BMD odcinków układu kostnego, które najczęściej ulegają złamaniom w przebiegu osteoporozy – szyjki kości udowej, odcinka lędźwiowego-krzyżowego kręgosłupa oraz dalszego odcinka kości promieniowej (to ostatnie niezalecane). Dane z badania densytometrycznego prezentowane są jako wskaźniki: T-Score (por. do gęstości kości osób młodych) i Z-Score (por. do osób w tym samym wieku). Zdjęcie RTG pokazuje tylko bardzo zaawansowaną osteoporozę i nie może być podstawą rozpoznania.
Leczenie osteoporozy zwykle rozpoczyna się jeśli T-Score jest równy lub przekracza -2,5 SD lub istnieją inne pozakostne czynniki ryzyka złamań np. skłonność do upadków.
Wykorzystuje się również w diagnostyce badania laboratoryjne poziomów m.in. wapnia, fosforu oraz biopsję kości.
Zaleca się wczesne badanie grubości kości celem podjęcia właściwych działań profilaktycznych, m.in. poprzez właściwą dietę i styl życia.
Metody lecznicze dzielimy na pobudzanie osteoblastów (tworzenie tkanki kostnej) i hamowanie osteoklastów (hamowanie ubytku kości). Metody te są zwykle kompleksowe i często wymagają korekty. Przed wybraniem odpowiedniej strategii leczenia należy określić parametry metabolizmu tkanki kostnej i typ ubytku kości (przewaga ubytku kości lub zahamowania osteosyntezy).
Leki stosowane w leczeniu osteoporozy to:
Badania na grupie 450 pacjentów wykazały, że terapia jądrowym rezonansem magnetycznym (MBST) może zredukować ryzyko złamań u pacjentów z osteoporozą[17].
Część badaczy wyraża swoje zaniepokojenie związane z ryzykiem błędnych diagnoz osteoporozy[18]. Naciski ze strony producentów leków na osteoporozę mogły mieć wpływ na zmianę kryteriów diagnostycznych, tymczasem leki te w przypadku osób, u których utrata masy kości jest relatywnie niewielka, mogą przynosić więcej problemów zdrowotnych, niż korzyści[19].
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: M80 | Osteoporoza ze złamaniami patologicznymi |
| ICD-10: M80.0 | Osteoporoza pomenopauzalna ze złamaniem patologicznym |
| ICD-10: M80.1 | Osteoporoza po zabiegu usunięcia jajników ze złamaniem patologicznym |
| ICD-10: M80.2 | Osteoporoza w następstwie unieruchomienia ze złamaniem patologicznym |
| ICD-10: M80.3 | Osteoporoza w następstwie pooperacyjnego zespołu upośledzonego wchłaniania ze złamaniem patologicznym |
| ICD-10: M80.4 | Osteoporoza polekowa ze złamaniem patologicznym |
| ICD-10: M80.5 | Osteoporoza idiopatyczna ze złamaniem patologicznym |
| ICD-10: M80.8 | Inne postacie osteoporozy ze złamaniem patologicznym |
| ICD-10: M81 | Osteoporoza bez złamań patologicznych |
| ICD-10: M81.0 | Osteoporoza pomenopauzalna |
| ICD-10: M81.1 | Osteoporoza po zabiegu usunięcia jajników |
| ICD-10: M81.2 | Osteoporoza w następstwie unieruchomienia |
| ICD-10: M81.3 | Osteoporoza w następstwie pooperacyjnego zespołu upośledzonego wchłaniania |
| ICD-10: M81.4 | Osteoporoza polekowa |
| ICD-10: M81.5 | Osteoporoza idiopatyczna |
| ICD-10: M81.6 | Zrzeszotnienie kości ograniczone (Lequesne’a) |
| ICD-10: M81.8 | Inne postacie osteoporozy |
| ICD-10: M81.9 | Osteoporoza, nieokreślona |
| ICD-10: M82 | Osteoporoza w przebiegu chorób sklasyfikowanych gdzie indziej |
| ICD-10: M82.0 | Osteoporoza w przebiegu szpiczaka mnogiego (C90.0) |
| ICD-10: M82.1 | Osteoporoza w przebiegu chorób endokrynologicznych (E00-E34) |
| ICD-10: M82.8 | Osteoporoza w przebiegu innych chorób sklasyfikowanych gdzie indziej |